Transmuralne infarkt: põhjused ja prognoos
Transmuraalne infarkt on tavaline ja väga ohtlik haigus, millega kaasneb südame lihase nekroos. Tuleb märkida, et arengujärgne suremus on sarnane patoloogiaga, eriti kui südamepuudulikkuse märke õigeaegselt ei leitud ja patsient ei saanud vajalikku arstiabi. Seetõttu on oluline teada, kuidas see infarkti vorm avaldub ja millist abi vajab haige inimene. Transmural müokardiinfarkt: mis see on?
Alustuseks on vaja mõista selle mõiste tähendust. Kindlasti tunnevad paljud inimesed, et infarktsiooni seisundeid on kaasas südamelihase kohtade kaotamine. Selle põhjuseks on südame verevoolu järsk katkestamine, mille tagajärjel ei saada kuded hapnikku ja eluks vajalikke toitaineid.
Nagu teate, koosneb südame sein kolmest kihist - epikardist( välimine kiht), lihase lihase kihist ja endokardist( lihase sisemine osa).Haiguse intramuarse vormiga mõjutab nekroos ainult ühte kihti.Äge transmuralne infarkt on patoloogia, mille korral südame kõik kihid on täheldatud nekrootilisi protsesse. Tasub öelda, et see on sellise haiguse kõige ohtlikum vorm.
Kaasaegses meditsiinis klassifitseeritakse patoloogia vastavalt nekroosi fookuse lokaliseerimisele. Enamasti esineb eesmine seina müokardiinfarkt, nimelt vasakpoolne vatsakese. Ainult ühel viiest kahjustusest mõjutab õige vatsakese sein. Umbes kolmandik protsessis osalevatest patsientidest osaleb ka atriakainete seintes.
haiguse põhjused
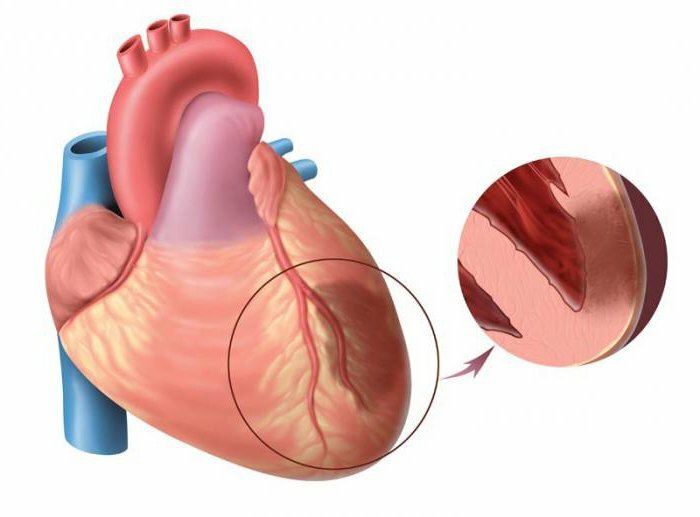
peaaegu igal juhul on transmuraalne infarkt südame isheemiatõve tulemus. Nagu juba mainitud, hakkavad lihasrakud surema ebapiisava hapniku ja toitainetega - see on nii, kui tekib nekroos. Statistiliste andmete kohaselt on 90% juhtudest põhjustatud pärgarterite ateroskleroos, mis tagavad müokardi verevarustuse.
Laeva seina moodustab nn aterosklerootiline naastud. Teatud tegurite mõjul lööb osa plaak pinnast seest välja ja blokeerib koronaararteri luumenit.Äge transmuraalne infarkt reageerib reeglina kiiresti olukordades, kus hapniku südamelihase nõudlus järsult tõuseb - seda võib juhtuda näiteks tugev kehaline aktiivsus, kehatemperatuuri tõus, tugev emotsionaalne stress.
Äge transmuraalne müokardiinfarkt: riskifaktorid
Nagu näha, ei ole südame nekrootilised kahjustused iseseisvad patoloogiad. Enamasti arenevad nad juba olemasoleva isheemia ja ateroskleroosi taustal. Seetõttu on võimalik tuvastada mitmeid riskitegureid:
- Patsientide geneetiline eelsoodumus, mis on seotud teatud anatoomiliste tunnuste ja pärilike haigustega.
- Samuti on vanusetegur. Transmuraalne infarkt diagnoositakse sagedamini vanemate kui 45-aastaste inimeste seas ja mehed on selle patoloogia suhtes rohkem kalduvad.
- Kolesterooli sisaldus veres( selle tõttu tekivad ained, mis blokeerivad seejärel verevoolu, laigud).
- Ebaõige toitumine( rasvade ja praetud toidu söömine suurendab ateroskleroosi tekkimise tõenäosust).
- Rasvumine( enamasti on see seotud alatoitumusega ja kaalutõus suurendab südame koormust).
- Hypodinamia( istuv eluviis viib südame lihase järk-järgulise nõrgenemiseni, mille järel on müokardil füüsiline stress väga raske toime tulla).
- Pidev stress, närviline ammendumine, emotsionaalne stress põhjustab hormonaalse tausta muutusi, mis mõjutavad kardiovaskulaarsüsteemi tööd.
- Suitsetamine( vastavalt statistikale on 35% juhtudest seotud selle halb harjumusega südame lihase nekroos).
Peamised sümptomid: kuidas tuvastada südameatakk?

Närvide sümptomid võivad olla erinevad - kõik sõltub kahjustuse määrast, inimese vanusest, kaasuvate haiguste olemasolust jne. Asümptomaatilise infarkti juhtumeid on. Sellegipoolest on võimalik tuvastada mõningaid põhisümptomeid:
- Enamikul juhtudel isik kaebab raske surve- valu rinnakus - see annab selgelt vasakule õlale, arm, lõualuu, kõrva ja isegi hambad.
- Valu on laineline ja pikaajaline - krambihoogusid võib korrata mitme tunni või isegi päeva jooksul.
- Tachikardia areneb ja patsient tunneb reeglina selgeid sagedasi ja isegi valusaid südame kokkutõmbeid.
- Samuti esineb lühiajalise südame sügelustunne.
- On ka südameataktsiooni välisnähud - inimese nahakahjustused ja limaskestad muutuvad järsult kahvatuks.
- Nekroosi taustal tekib sageli südame astma - patsient märgib tõsist hingeldust, rasketest rünnakudest lämbumist.
Diagnostikavahendid
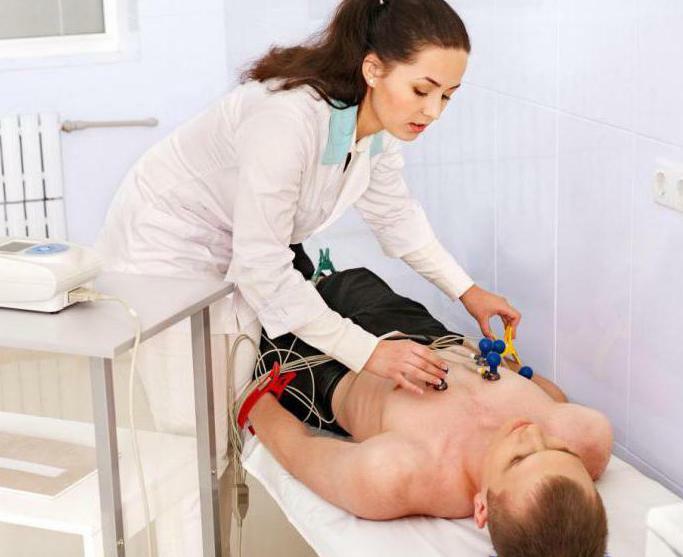
Kui esinevad esimesed rikkumised, vii kohe haige inimene haiglasse, kus vajaduse korral diagnoositakse ja ravitakse. Müokardi nekroosi peamine diagnoosimeetod on elektrokardiograafia, sest selles protseduuris on võimalik elektrilisi potentsiaale fikseerida südame eri osades. Korralikult
hoitakse ning dekodeerida elektrokardiogramm võimaldab arstil kindlaks lokaliseerimine nekroos( nt madalamad TRANSMURAALNE südameatakk), aste leviku patoloogilist protsessi ja kahjustuste sügavus, haiguse kestust.
Lisaks on vajalik vereanalüüs. Südamelihase märgitud tõus erütrotsüütide settereaktsiooni, leukotsüütide arvu suurenemist ilmumist veres spetsiifiliste ensüümide ja ühendid, mis tavaliselt jäävad müokardirakku.
Esmaabi reeglid
Ägeda transgeense müokardiinfarkti esiosa on väga kiiresti arenev patoloogia. Selle sümptomid võivad ilmneda peaaegu igal hetkel, nii et tasub tutvustada patsiendile abistamise reegleid. Loomulikult peate kõigepealt helistama kiirabi.
Ootan arste, peab inimene lamama. Erandiks on olukord, kus on tugev õhupuudus ja hingeldus, kui hingamine erinevat - sel juhul patsiendi parem iste, Säilimise taga padi või istmepadi. Soovitatav on aspiriinist tablett võtta. Samuti peate andma isikule nitroglütseriini - esimese ühe pilli ja kui valu ei lähe, siis viis minutit hiljem veel( kuid mitte rohkem kui kolm).
Infarkti raviskeem
Sõltuvalt diagnoosiga saadud tulemustest määrab arst ravi. Esialgne teraapia koosneb tavaliselt kolmest põhiosast:
- Patsientide seisundi leevendamiseks kasutatakse valuvaigisteid.Üsna tihti võib haigus peatada tugevate ravimite, sealhulgas Promedoli ja Morfiini abiga. Välimus sümptomid ja diagnoosimine "müokardi infarkt" on stress isik ning põnevust ja hirmu ainult suurendab koormust südamele - määratakse patsiendile rahustid.
- Ravi kava hõlmab nitraatide ja beetablokaatorite kasutamist, mis aitab kõrvaldada arütmia ja taastada südame rütm.
- Kui TRANSMURAALNE müokardi suure tõenäosusega vere hüübimist, mis on tulvil nekroos teistesse organitesse ja leviku protsessi piirnevatel aladel müokardi, närvisüsteemi kahjustusi ja isegi surma. Seetõttu peaks võitlus tromboosiga algama esimestel tundidel pärast sümptomite tekkimist. Sel eesmärgil kasutatakse ravimeid, mis sisaldavad hepariini ja fibrinolüsiini. Loomulikult on selliste ravimite võtmisel suur verejooks, sest veri lakkab keppima, mistõttu on oluline hoolikalt jälgida patsiendi seisundit.
Ravi on haiglas kohustuslik - patsient peab olema arsti ettevaatlik ööpäevaringselt.
tagajärjed ja tüsistused
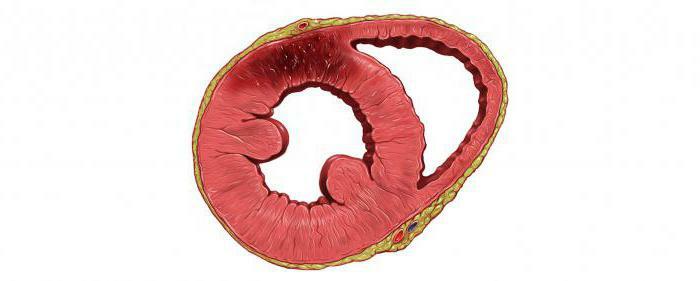
transmuraalsetel müokardi haiguse - kõige raskem ja ohtlikum vorm müokardi nekroosi, eriti kui tegemist on suure fookuskaugusega nekroos. Haigus on täis tagajärgi - kopsu turse, jäsemete halvatus, kõnehäired. Mõnikord kaasneb infarkt ja vaskulaarsüsteemi täiendavad patoloogiad, eriti insult.
Selle patoloogia tagajärjed hõlmavad ka trombembooliat, ventrikulaarset fibrillatsiooni, erinevate organite katkemist ja isegi nende süsteeme. Sellised juhtumid lõpevad sageli surmaga, isegi kui patsiendile antakse arstiabi. Teine surmavalt ohtlik komplikatsioon on südamepuudulikkus. Müokardi tugev kokkutõmbumine ja vatsakeste ja aniariavastase rõhu suurenemine on oht lihase terviklikkuse kahjustamiseks nekroosi valdkonnas.
rehabilitatsioon ja prognoos Kahjuks pole sellise haiguse prognoosid väga soodsad - umbes 50% juhtudest surevad patsiendid( eriti vanurite puhul).Kui siiski oli võimalik normaliseerida verevarustust, on tulevikus endiselt komplikatsioonide risk, sest müokardi kudedes on tekkinud muutusi.
Seetõttu on taastusravi periood nii tähtis. Patsientidel soovitatakse süüa lihtsat, kerget ja kõrge kalorsusega toitu. Samuti on oluline motoorset aktiivsust järk-järgult taastuda, sest liikuvuse puudumine on täis lihaste atroofia ja kopsude ummistumisega. Loomulikult peab kogu füüsilise koormusega seotud tegevust spetsialist rangelt kontrollima.
Arsti toetav ravi ja pidev jälgimine on vajalik kuni elu lõpuni. Loomulikult peavad patsiendid jälgima toitu, vältima stressi ja intensiivset füüsilist koormust, mitte lubama tugevat vererõhu tõusu ja suitsetamisest loobumist.
